
監修・執筆:大阪インプラント総合クリニック 歯科医師 松本 正洋
糖尿病の患者さんがインプラント治療を受けても大丈夫?どんなリスクがあるの?
適切に血糖コントロールができていれば多くの場合インプラント治療は可能です。ただし、糖尿病特有のリスクが存在するため、治療前の慎重な評価と治療後の継続的なケアが重要になります。

この記事はこんな方に向いています
- 糖尿病があり、インプラント治療を検討している方
- 家族に糖尿病の方がおり、治療の安全性を知りたい方
- 歯周病が進行して歯を失い、治療方法を探している方
- 持病があってもインプラントを受けられるのか不安な方
この記事を読むとわかること
- 糖尿病とインプラント治療の関係
- 糖尿病の患者さんが抱える特有のリスク
- インプラントを成功させるために必要な準備
- 術後の注意点と長持ちさせるためのポイント
- 医療機関を選ぶときの視点
目次
糖尿病でもインプラント治療は可能?受けられる条件とは?
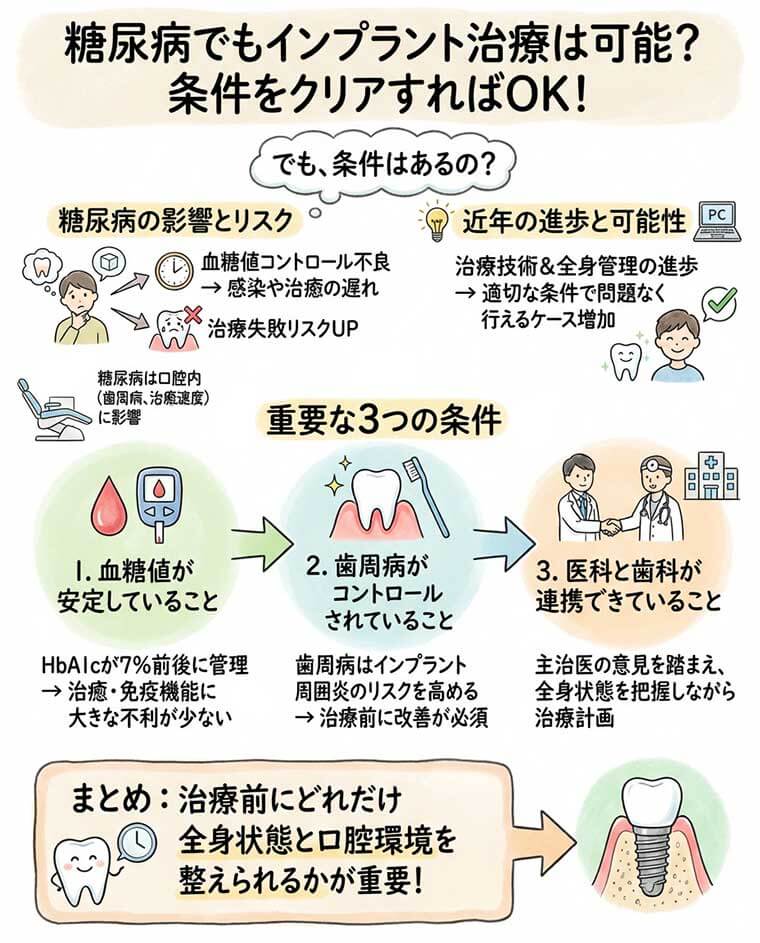
血糖値が適切にコントロール(HbA1c 7.0%未満が目安)されていれば、多くの方がインプラント治療を受けられます。
ただし、重度の歯周病がないことや、内科の主治医から手術の許可が出ていることが必須条件となります。当院では、患者さんの全身状態を数値で客観的に判断し、安全性を最優先した計画をご提案しています。
血糖が安定していればインプラント治療は可能です。
糖尿病は全身の免疫機能や血管、神経に影響を及ぼす疾患であり、口腔内にもさまざまな影響を与えます。歯周病が重症化しやすく、治癒速度が低下することから、インプラント治療には慎重な検討が必要です。
しかし、近年は治療技術の向上と全身管理の進歩により、適切な条件が整えばインプラントを問題なく行えるケースが増えています。
- 血糖値が安定していること
→ HbA1cが7%前後に管理されていると、治癒や免疫機能に大きな不利が少ないとされる。 - 歯周病がコントロールされていること
→ 歯周病はインプラント周囲炎のリスクを高めるため、治療前に改善が必須。 - 医科と歯科が連携できていること
→ 主治医の意見を踏まえ、全身状態を把握しながら治療計画を進めることが重要。
条件を満たせば、糖尿病であってもインプラント治療は十分に検討できます。重要なのは、治療前にどれだけ全身状態と口腔環境を整えられるかという点です。
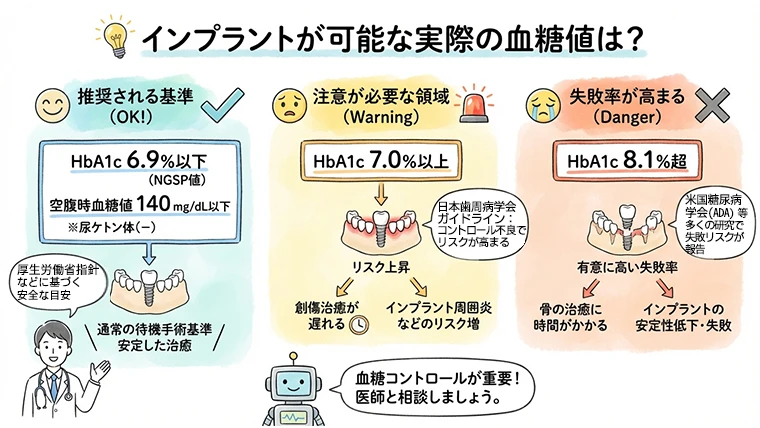
インプラント手術ができる具体的な血糖値の基準(HbA1c)は?
一般的には「HbA1c 7.0%未満(NGSP値)」、かつ「空腹時血糖 140mg/dL以下」が安全に手術を行える目安です。
HbA1cが8.0%を超えると、手術後の骨の結合が遅れたり、失敗率が有意に高まるという研究報告があるため、慎重な判断が求められます。数値が基準を超えている場合は、まず内科での血糖コントロールを優先し、状態が安定してからインプラント治療へと進みます。
厚生労働省「歯科インプラント治療指針」
通常の待機手術の基準として、HbA1c 6.9%以下(NGSP値)、空腹時血糖値 140 mg/dL以下、尿ケトン体(−)であることを推奨しています。
日本歯周病学会「糖尿病患者に対する歯周治療ガイドライン」
血糖コントロールが不良な状態(HbA1c 7.0%以上)では、手術後の創傷治癒が遅れ、インプラント周囲炎などのリスクが高まることが示されています。
米国糖尿病学会 (ADA) および国際的な指標
多くの研究で、HbA1cが8.1%を超えると、手術後の骨の治癒(インプラントの安定)に時間がかかる、あるいは失敗率が有意に高まると報告されています。
Glycemic Control and Implant Stabilization in Type 2 Diabetes Mellitus
 【図解】インプラントが可能な実際の血糖値は?
【図解】インプラントが可能な実際の血糖値は?糖尿病があるとインプラント治療でどんなリスクが高くなる?
主なリスクは「細菌感染」「傷口の治癒遅延」「インプラントと骨の結合不良」の3点です。
高血糖状態は免疫力を低下させ、血流を悪化させるため、健康な方に比べて術後の炎症が長引いたり、インプラントが骨としっかりくっつかないリスクがあります。ただし、これらのリスクは事前の血糖管理と徹底した術後ケアによって、最小限に抑えることが可能です。
糖尿病はインプラント治療の成功率を下げる要因になります。
インプラント治療では、人工歯根を顎の骨に埋め込み、時間をかけて骨としっかり結合させる必要があります。この「骨と結合する力」が治療の土台となりますが、糖尿病があるとこの過程がスムーズに進まないことがあります。
高血糖の状態が続くと、体の中では血管が傷つきやすくなり、血液の流れが悪くなります。血液は酸素や栄養、免疫細胞を運ぶ役割を担っているため、血流が低下すると傷の回復力も落ちてしまいます。その結果、手術後の治りが遅れたり、細菌に対する抵抗力が弱まったりします。
また、糖尿病の患者さんは歯周病を併発しているケースが多く、口腔内に炎症が起こりやすい傾向があります。歯周病とインプラント周囲炎は密接に関係しており、治療後の管理が不十分だと、インプラントの周囲に炎症が広がりやすくなります。
- 骨とインプラントが結合しにくい
→ 高血糖の影響で骨の再生能力が低下し、インプラントが十分に安定しないことがある。 - 術後感染のリスクが高まる
→ 免疫機能が低下しているため、細菌感染が起こりやすく、炎症が長引く傾向がある。 - 治癒が遅れやすい
→ 血流障害により、傷口の回復に時間がかかりやすい。 - インプラント周囲炎を起こしやすい
→ 歯垢に対する体の反応が強く、炎症が慢性化しやすい。
このように、糖尿病があるとインプラント治療では複数のリスクが重なりやすくなります。ただし、これらのリスクは「糖尿病があるから必ず失敗する」という意味ではありません。血糖コントロールが良好で、歯周病の管理と術後のメンテナンスを丁寧に行えば、リスクは大きく抑えられます。
重要なのは、治療前から治療後まで一貫して管理を続ける姿勢です。
出典:糖尿病患者に対する歯周治療ガイドライン 改訂第2版(日本歯周病学会)
なぜ糖尿病だと「術後感染」や「治癒の遅れ」が起きやすいの?
高血糖によって白血球の機能(免疫力)が弱まり、細菌への抵抗力が落ちてしまうことが大きな原因です。また、糖尿病特有の血管障害により、傷口に酸素や栄養が届きにくくなるため、細胞の再生能力が低下し、治癒に時間がかかってしまいます。
この「感染しやすく、治りにくい」という特性を理解し、抗生剤の服用や口腔内を清潔に保つことが非常に重要です。
糖尿病は感染しやすく、治癒が遅れる状態をつくります。
インプラント手術では外科的な処置を行うため、傷口が一定期間存在します。この傷が適切に治癒するまでの間、細菌感染が起きないよう守らなければなりません。糖尿病では血流が低下して酸素や栄養が届きにくく、炎症が長引きやすい状態になります。すると傷の治りが遅くなり、感染の好条件が揃ってしまうのです。
- 血管機能の低下
→ 血液がスムーズに流れないため、傷の修復が遅くなる。 - 免疫力の低下
→ 細菌に対抗する白血球の働きが弱くなる。 - 長期の炎症傾向
→ 炎症が続きやすく、治癒が停滞しやすい。
感染リスクと治癒遅延の問題は互いに関連しており、糖尿病の患者さんが注意すべき最も重要なポイントです。
治療前に行うべき血糖コントロールの基準とは?

インプラント治療を安全に行うには、血糖値の安定が欠かせません。医科の主治医と連携し、HbA1cが7%前後に維持されていることが望ましいとされています。また、歯周病治療や口腔清掃の習慣改善も同時に行うことが求められます。
血糖管理と口腔ケアの改善が治療成功の鍵です。
糖尿病と口腔の健康は密接に関係しており、血糖変動が激しい状態ではインプラント治療は勧められません。治療前には健診のデータをもとに全身状態を把握し、必要に応じて治療を延期して管理を優先することがあります。
- HbA1c 7%前後の維持
→ この範囲にあると治癒や炎症反応が安定しやすい。 - 歯周病治療の完了
→ 口腔内の炎症を減らし、インプラント周囲炎のリスクを下げる。 - 口腔清掃習慣の見直し
→ 毎日の歯磨きや歯間ケアを徹底し、衛生状態を整える。
血糖値の安定と口腔環境の改善は、インプラント治療の土台づくりと言えます。
糖尿病の患者さんが特に注意すべき術後ケアとは?

術後は感染リスクが高いため、口腔衛生管理と生活習慣の徹底が必須です。定期的なメンテナンスと歯磨き習慣の見直しによって、インプラント周囲炎の発生を抑えられます。また、禁煙や十分な睡眠、適切な血糖管理も不可欠です。
術後はとくに衛生管理と生活習慣が重要です。
治療後の数週間は、インプラントが骨と結合する大切な期間です。この時期に感染が起こると、治療の成功率は大幅に下がります。糖尿病の患者さんは特に注意が必要であり、以下のポイントを徹底することでリスクは大きく下げられます。
- 丁寧な歯磨きと歯間清掃
→ 歯垢の蓄積を防ぎ、インプラント周囲炎を予防する。 - 処方薬の確実な服用
→ 抗生物質や消炎薬を適切に使用し、感染リスクを最小限にする。 - 栄養バランスの良い食生活
→ 傷の治りや血糖管理に影響するため、食事内容に気を配る。 - 禁煙の徹底
→ 喫煙は血流を悪化させ、治癒を著しく妨げる。
術後ケアこそがインプラント成功の分かれ目です。継続的な自己管理が必要になります。
術後のインプラントを長持ちさせるために、特に注意すべきことは?
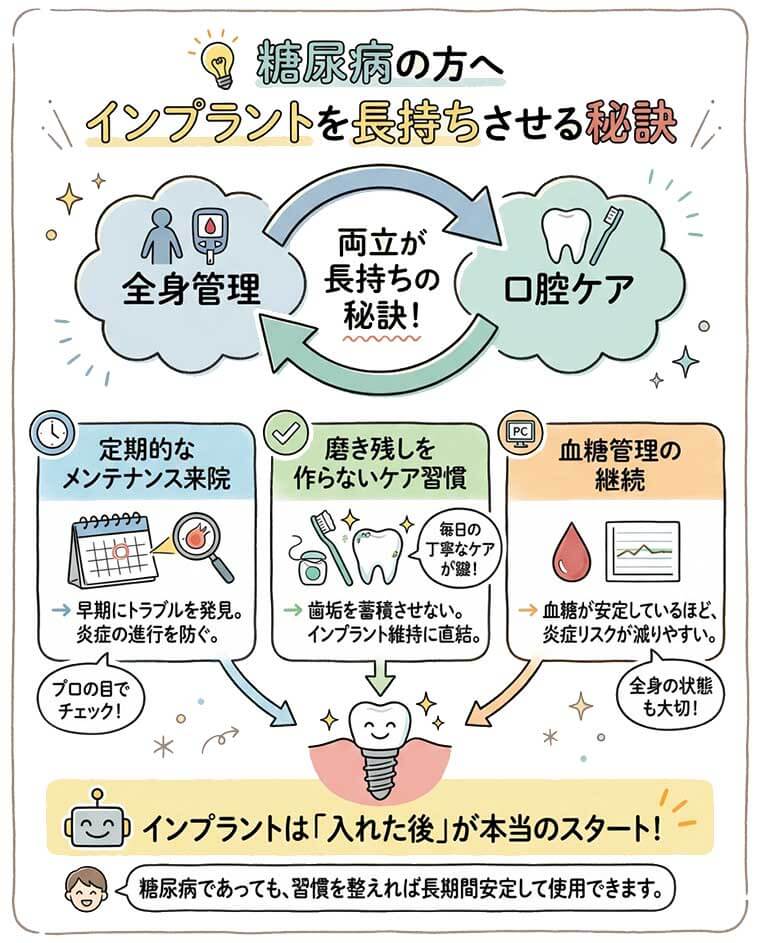
最も重要なのは「徹底したプラークコントロール」と「継続的な血糖管理」の両立です。
糖尿病の方はインプラント版の歯周病である「インプラント周囲炎」の進行が早いため、毎日の正しい歯磨きと、定期的な歯科医院でのクリーニングが欠かせません。
また、喫煙は血流を阻害して失敗率を激増させるため、禁煙を強く推奨し、生活習慣全般を整えることが長持ちの秘訣です。
全身管理と口腔ケアの両立が長持ちの秘訣です。
インプラントは天然歯と同じく、日々のケアによって寿命が大きく変わります。糖尿病がある場合はさらに差が出やすいため、長持ちさせる習慣を身につけることが重要です。
- 定期的なメンテナンス来院
→ 早期にトラブルを発見でき、炎症の進行を防げる。 - 磨き残しを作らないケア習慣
→ 歯垢を蓄積させないことがインプラント維持に直結する。 - 血糖管理の継続
→ 血糖が安定しているほど、炎症リスクが減りやすい。
インプラントは「入れた後」が本当のスタートです。糖尿病であっても、習慣を整えれば長期間安定して使用できます。
糖尿病の方が安心して治療を受けられる歯科医院選びのポイントは?

「内科主治医との緊密な連携」と「全身管理の設備・経験」が整っている医院を選ぶことが大切です。手術中に全身状態をモニタリングできる設備があるか、糖尿病患者のインプラント症例が豊富か、術後のメンテナンス体制が万全かを確認しましょう。
当院(大阪インプラント総合クリニック)では、医科と情報共有を行いながらチームで治療に当たり、リスクを最大限に抑えた治療が可能です。
全身管理とフォロー体制のある歯科医院を選びましょう。
インプラント治療は外科的処置であり、糖尿病がある患者さんは慎重な診断と計画が必要です。そのため、医院選びは治療結果を左右します。
- 医科との連携がある医院
→ 主治医の情報を共有できる環境が安全性を高める。 - インプラント治療の実績が多い医院
→ 糖尿病の患者さんの治療経験があるほど安心。 - メンテナンス体制がしっかりしている医院
→ 術後の長期フォローが整っているとトラブルに早く気付ける。
医院選びはリスク管理そのものです。糖尿病の治療経験が豊富な医院を選ぶことが成功率を高めます。
Q&A
糖尿病があってもインプラント治療は受けられますか?
血糖値が安定していれば、多くの場合インプラント治療は可能です。 ただし、血糖コントロールが不十分な場合は治療を延期することがあります。 事前に医科と歯科で連携し、全身状態を確認することが大切です。
糖尿病だとインプラントが失敗しやすいのは本当ですか?
糖尿病があると、感染や治癒遅延などのリスクが高くなる傾向があります。 その結果、インプラントが骨と結合しにくくなる可能性があります。 ただし、適切な管理ができていれば成功率は大きく下がりません。
血糖値はどのくらい安定していれば治療できますか?
一般的にはHbA1cが7%前後で安定していることが目安とされます。 数値だけでなく、日常の血糖変動や合併症の有無も確認します。 最終的な判断は歯科医師と主治医の連携で行われます。
インプラント治療後に特に気をつけることは何ですか?
毎日の丁寧な歯磨きと歯間清掃で歯垢を溜めないことが重要です。 また、定期的な健診とメンテナンスを欠かさないようにしましょう。 血糖管理と生活習慣の見直しも治療後の安定につながります。
糖尿病の患者さんは歯科医院選びで何を重視すべきですか?
医科と連携しながら治療計画を立てられる医院が安心です。 糖尿病の患者さんへのインプラント治療経験が豊富かも重要なポイントです。 術後のフォローやメンテナンス体制が整っているかも確認しましょう。
歯科医師からの一言

「糖尿病があるからインプラントは諦めなくてはならない」――以前はそう言われた時代もありました。しかし現在では、医科との緊密な連携と、適切な血糖コントロール、そして高度な手術技術によって、多くの糖尿病患者さんが「しっかり噛める喜び」を取り戻されています。
インプラント治療を成功させるために最も大切なのは、数値という「データ」だけでなく、患者さんお一人おひとりの「生活習慣」や「将来の健康」に寄り添った治療計画を立てることです。私たちは、内科での数値データを確認しながら、全身の健康管理を含めたオーダーメイドの治療をご提案しています。
もし、持病を理由に他院で断られたり、治療に不安を感じていらっしゃるのであれば、まずは一度ご相談ください。一歩踏み出すことで、食事の楽しみや健康寿命を延ばすお手伝いができると信じています。
糖尿病があるとインプラント治療には確かに注意点が増えますが、適切な血糖管理と口腔ケア、経験豊富な歯科医院のサポートがあれば、多くの患者さんが安全に治療を受けられます。リスクを正しく知り、必要な準備を整えることで、治療後の生活をより快適にできます。
 医療法人真摯会
医療法人真摯会


